
.
Objawy towarzyszące ząbkowaniu:
Jak pomóc dziecku w tym trudnym dla niego okresie?


Ruch to zdrowie- zacznijmy od najmłodszych lat
Gdy Nasze dziecko chodzi do żłobka jest w odpowiednim okresie dla kształtowania się prawidłowej postawy ciała. Możemy zachęcać pociechę do aktywności fizycznej. To czas kiedy można skorygować pojawiające się dysfunkcje oraz wpoić dobre nawyki w tym zainteresowanie sportem.
Dla bardzo małych dzieci idealnie sprawdzają się piłki, które można turlać, rzucać czy kopać, a także duże piłki z grubej gumy na których dziecko będzie mogło skakać, kłaść się rozprostowując w ten sposób kręgosłup, czy też turlać się na nich na brzuchu. Dla dzieci w każdym wieku atrakcją będą skakanki, hula hop, pachołki, balony.
W czasie systematycznych zabaw ruchowych podnosi się wydolność wielu narządów i układów. Zwłaszcza układu ruchowego, mięśniowego, krążenia, oddechowego, przemiany materii, a także rozwijają się wszystkie elementy motoryki: siła, szybkość, zręczność, wytrzymałość oraz umiejętności ruchowe przydatne po prostu na co dzień. Zabawy ruchowe rozwijają również pamięć i wyobraźnię. Bardzo dużo zabaw wpływa korzystnie na kształtowanie woli i charakteru dziecka oraz takich cech jak: samodzielność, śmiałość, pomysłowość, panowanie nad sobą oraz zdyscyplinowanie.
Kilka przykładów na zabawy
– Taniec z balonem: dziecko tańczy z mamą, tatą, rodzeństwem, kolegą lub koleżanką trzymając się za ręce. Włączamy muzykę i mówimy gdzie ma się znajdować balon. Balonik możemy trzymać głowami, brzuszkami, kolanami itp.
– Balony boją się podłogi: pokazujemy dziecku, jak podrzucać balony i cały czas odbijać ja tak, żeby nie spadły na podłogę, bo podłoga “parzy”. Następnie maluch sam podrzuca jeden balonik, a jak nabierze wprawy może spróbować odbijać dwa.
– Przeszkody z maskotek: w pokoju lub w ogrodzie na trawie rozkładamy zabawki w równych odstępach, jedna za drugą. Dziecku polecamy, aby przeskakiwało rozrzucone “maskotkowe” przeszkody i jak najszybciej dotarło do mety. Możemy poćwiczyć skakanie razem z naszym dzieckiem.
– Akrobacje po linie: przyklejamy na podłodze długi kawałek taśmy, liny, włóczki, to co mamy akurat pod ręką. Potem prosimy dziecko , by stawało na niej stopa za stopą i ćwiczyło chodzenie po “linie”. Sami też włączamy się do zabawy.
– Hop i stop: razem z dzieckiem biegamy, podskakujemy, tańczymy, a gdy w pewnym momencie zawołamy STOP trzeba stanąć w bez ruchu. Wszystkich odczarowuje dopiero okrzyk HOP. Polecenie wydajemy raz my, raz nasze dziecko


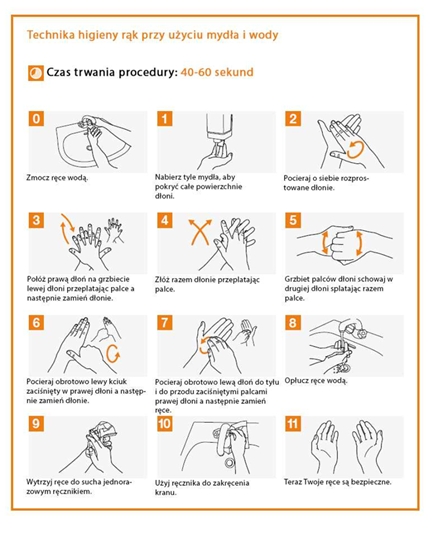
Światowy Dzień Mycia Rąk to święto obchodzone corocznie 15 października, ustanowione przez ONZ w 2008 roku, jako akcja edukacyjna, której celem jest globalna edukacja na temat mycia rąk.
Ważne jest, aby wiedzieć jak duże znaczenie ma dla zdrowia i życia ma mycie rąk, które może uchronić przed zakażeniem wieloma chorobami.
Każdego dnia dotykamy wielu rzeczy, a dzieci biorą wiele rzeczy dobudzi, na których powierzchni gromadzą się rozmaite bakterie. Nie widzimy ich gołym okiem, ale to nie znaczy, że nie są groźne. Dlatego tak ważne jest regularne mycie rąk, które zajmie kilkanaście sekund - to wystarczy, by usunąć około 90% bakterii z ich powierzchni.
Jeśli mycie rąk ma spełniać swoją profilaktyczną rolę, trzeba robić to prawidłowo. Według WHO woda, mydło i papierowy ręcznik wystarczą. Bardzo ważne jest, by myć ręce dokładnie. Nie wolno pomijać miejsc pomiędzy palcami oraz wierzchów dłoni. Przed myciem rąk trzeba zdjąć wszelkie bransoletki, zegarki itp. z rąk by mieć pewność że umyjemy wszystkie okolice. Po umyciu rąk wytrzyjmy je ręcznikiem papierowym. W tej sposób usuwamy pozostałe zanieczyszczenia mechaniczne, a poza tym zapobiegamy namnażaniu się bakterii i grzybów, które lubią ciepłe i wilgotne środowisko.
Dlatego nie zapomnieliśmy o tak ważnym dniu jak Światowy Dzień Mycia Rąk. 17 października dzieci będą uczyły się poprzez zabawę jak prawidłowo myć swoje ręce i kiedy je myć. Dowiedzą się również dlaczego mycie rąk jest tak ważne dla Naszego zdrowia i życia.
PROSZĘ o nie przyprowadzanie dzieci chorych lub niedoleczonych do Naszej placówki. Katar, kaszel, rozwolnienie, wymioty, wysypka to objawy niepokojące świadczące o rozwijającej się chorobie. Martwimy się o Państwa dzieci, chcemy by były zdrowe i uśmiechnięte w żłobku. Żłobek to nie miejsce dla dzieci chorych. Gdy informujemy o złym stanie dziecka to z troski o Jego zdrowie a nie w celu pozbycia się wychowanka.


Zaparcia małych dzieci możemy stwierdzić gdy stolec jest oddawany rzadziej niż dwa razy w tygodniu. Stolec jest twardy, zbity oraz oddawany z trudnością. Zaleganie stolca w jelitach powoduje jego utwardzanie. U dzieci mogą pojawiać się wzdęcia, ból brzucha oraz dyskomfort podczas wizyt w toalecie. Można zauważyć, że Nasze pociechy przerywają zabawę, napinają się, a po ustąpieniu uczucia parcia wracają do zabawy.
Zaparcia u dzieci najczęściej są spowodowane nieprawidłowym żywieniem, zbyt małą aktywnością fizyczną, świadomym tłumieniem naturalnego odruchu defekacyjnego, stresem.
ZAPARCIA NAWYKOwe. CO TO?
Gdy dziecko świadomie powstrzymuje wypróżnianie wtedy możemy stwierdzić zaparcia nawykowe. Zaparcia nawykowe mogą wystąpić u dzieci z kilku powodów. Pośród nich wymieniamy: strach przed bólem podczas oddawania stolca, wstyd, nerwową atmosferę podczas oddawania stolca, niechęć do załatwiania się poza domem, stres, problemy emocjonalne. Nie należy pośpieszać dziecka w czasie pobytu w toalecie, ponieważ może to wywołać stres i odruch wstrzymywania.
błędy żywieniowe podczas zaparć.
Zaparcia u dzieci najczęściej mają związek z dietą. Do czynników żywieniowych sprzyjających występowaniu zaparć należą:
1. niskie spożycie produktów zawierających błonnik pokarmowy, czyli warzyw i owoców oraz produktów zbożowych z tzw. pełnego przemiału, np. razowego (ciemnego) pieczywa, kaszy gryczanej, brązowego ryżu, razowego makaronu;
2. duża zawartość tłuszczów zwierzęcych w diecie (smalcu, masła, mięsa wieprzowego, tłustych wędlin, tłustych sosów, żywności typu fast food);
3. duże spożycie węglowodanów prostych (np. słodyczy, słodkich napojów gazowanych, deserów);
4. zbyt małe spożycie płynów – dzieciom zaleca się picie 6 szklanek płynów dziennie.
Polecane na zaparcia u dzieci są zatem owoce, warzywa, pełnoziarniste produkty zbożowe, odpowiednia ilość płynów w diecie.

Błonnik pokarmowy w diecie dziecka.
Wpływa na trawienie i reguluje pracę przewodu pokarmowego. Błonnik zwiększa masę i objętość kału, wpływa też na skrócenie czasu przechodzenia resztek pokarmowych przez jelito grube, wskutek czego zwiększa się częstość wypróżnień. Dieta zawierająca dużo błonnika ułatwia regularne wypróżnianie się i pomaga zapobiegać zaparciom.
dieta którą należy stosować, by zaparcia niepowróciły.
W przypadku nawracania lub nasilania się zaparć powinno się zmodyfikować dietę dziecka poprzez:
1.zwiększenie spożycia produktów bogatych w błonnik pokarmowy:
2.produktów zbożowych z tzw. pełnego przemiału (takich jak grube kasze – np. gryczana, brązowy ryż, makaron razowy, pieczywo razowe, graham), płatków owsianych, otrębów pszennych;
3.warzyw, m.in. marchwi, buraków, kapusty;
4.świeżych i suszonych owoców (suszonych moreli i śliwek, rodzynek);
5.picie odpowiedniej ilości płynów – ok. 6 szklanek dziennie;
6.spożywanie fermentowanych produktów mlecznych (np. maślanki, kefirów, jogurtów) wspomagających procesy fermentacyjne w jelitach;
7.ograniczenie spożycia tłuszczów pochodzenia zwierzęcego (tłustego mięsa, wędlin, fast foodów, chipsów, tłustych sosów);
8.wprowadzanie zamiast wysoko przetworzonych produktów zbożowych (słodkich płatków śniadaniowych, kajzerek, jasnego pieczywa) produktów z większą zawartością błonnika, czyli np. naturalnego musli i pieczywa np. typu graham, kasz np. gryczanej i pęczak;
9.ograniczenie spożycia słodyczy;
10.ograniczenie spożycia produktów mogących powodować zaparcia, takich jak np. czekolada.
Pamiętajcie drodzy rodzice dieta dziecka jest w Waszych rękach.
Poza żywieniem pozytywny wpływ na zapobieganie zaparciom ma również wysiłek fizyczny. Ruch i różnego rodzaju ćwiczenia fizyczne stymulują perystaltykę jelit, zwiększają szybkość pasażu treści jelitowej i w ten sposób mogą zmniejszyć skłonność do zaparć.

Jak dbać by Mój skarb miał większą odporność organizmu.

Wśród witamin, składników mineralnych oraz błonnika pokarmowego są wartości które pozwalają Naszym dzieciom na odpowiedni rozwój i nie tylko. Wiele z nich pomaga im wspierać odporność organizmu. Odporność tak ważną dla Naszych dzieci. Najlepszym ich źródłem w diecie malucha będzie zbilansowana dieta. Produkty w których możemy znaleźć odpowiednie wartości.
Wymienia się witaminy takie jak A C, E oraz D.
|
WITAMINA A |
WITAMINA C |
WITAMINA E |
WITAMINA D |
|
Znaczenie- ma duży wpływ na prawidłowe funkcjonowanie układu immunologicznego. Wpływa na dobrą kondycję skóry i błony śluzowej. Zwalcza wolne rodniki z organizmu.
|
Znaczenie-pomaga organizmowi w zwalczeniu infekcji, stymuluje układ odpornościowy. |
Znaczenie- pełni funkcje ochronne dla naszego ciała. Zwalcza wolne rodniki, wspomaga odporność organizmu. |
Znaczenie- wpływa na odporność wrodzoną oraz nabytą, kształtuje procesy immunologiczne, mały poziom w organizmie prowadzi do spadku odporności i zmniejsza produkcję przeciwciał po szczepieniu. |
|
Źródła- warzywa i owoce, jaja i nabiał. Rozpuszczają się w tłuszczach dlatego warto do produktów dodać oliwę z oliwek, masło, olej rzepakowy lub orzechy. |
Źródła- owoce i warzywa (ananas, czarna porzeczka, pietruszka, kiwi, szpinak) produkty zbożowe, kaszki. |
Źródła- między innymi; oleje roślinne, orzechy, nasiona. Do kaszki można dodać zmielone orzechy nerkowca lub inne nasiona. |
Źródła- morskie ryby, tran, mleko modyfikowane, kaszki zbożowe z oznakowaniem na opakowaniu o dużej zawartości wit D, |
W składnikach mineralnych to żelazo i cynk.
|
ŻELAZO |
CYNK |
|
Znaczenie- równoważy odpowiednią odpowiedz organizmu na drobnoustroje chorobotwórcze. Zmniejsza ryzyko zachorowania. |
Znaczenie- prawidłowy rozwój dziecka, rozwój emocjonalny, zdolności poznawcze oraz odporność organizmu, brak żelaza powoduje duże narażenie na łapanie infekcji. |
|
Źródła- pełnowartościowe produkty zbożowe, kasza jaglana, kasza gryczana, chleb żytni razowy, rośliny strączkowe (soczewica, ciecierzyca, groch, fasola), suszone owoce (figi, morele, rodzynki) i warzywa, takie jak boćwina, burak, groszek zielony, szpinak, jarmuż czy kiełki oraz orzechy i pestki, zwłaszcza nasiona lnu, pestki dyni, nasiona maku, sezam, słonecznik i pistacje, chude czerwone mięso (wołowina, jagnięcina), drób, ryby, jaja |
Źródła- podroby, mięso i ryby, nabiał, biała fasola, groch, zielony groszek, gorzka czekolada, kakao gorzkie, pestki dyni, pestki słonecznika, jajka, czosnek, cebula,
|
Dla równowagi i prawidłowego wchłaniania jest potrzebny błonnik pokarmowy.
|
BŁONNIK POKARMOWY |
|
Znaczenie -Nie działa on bezpośrednio na odporność organizmu, ale stymuluje rozwój korzystnych dla zdrowia bakterii jelitowych (mikrobioty jelitowej). Mikrobiota jelitowa wspomaga funkcjonowanie układu odpornościowego, chroni przed patogenami oraz wzmacnia barierę jelitową |
|
Źródła- orzechy i nasiona, szczególnie orzechy ziemne, migdały, nasiona słonecznika, sezam, niektóre świeże owoce, np. maliny, jeżyny i porzeczki, niektóre warzywa, np. zielony groszek, pietruszka, seler, botwinka, fasolka szparagowa. |

Proszę o dostarczenie kremów z filtrem UV 30-50,
dla bezpieczeństwa delikatnej skóry Naszych maluchów.
Proszę również pamietać o nakryciach głowy
i dostosowanie ubrań do temperatury i pogody na zewnątrz.
Co może być przyczyną dolegliwości?
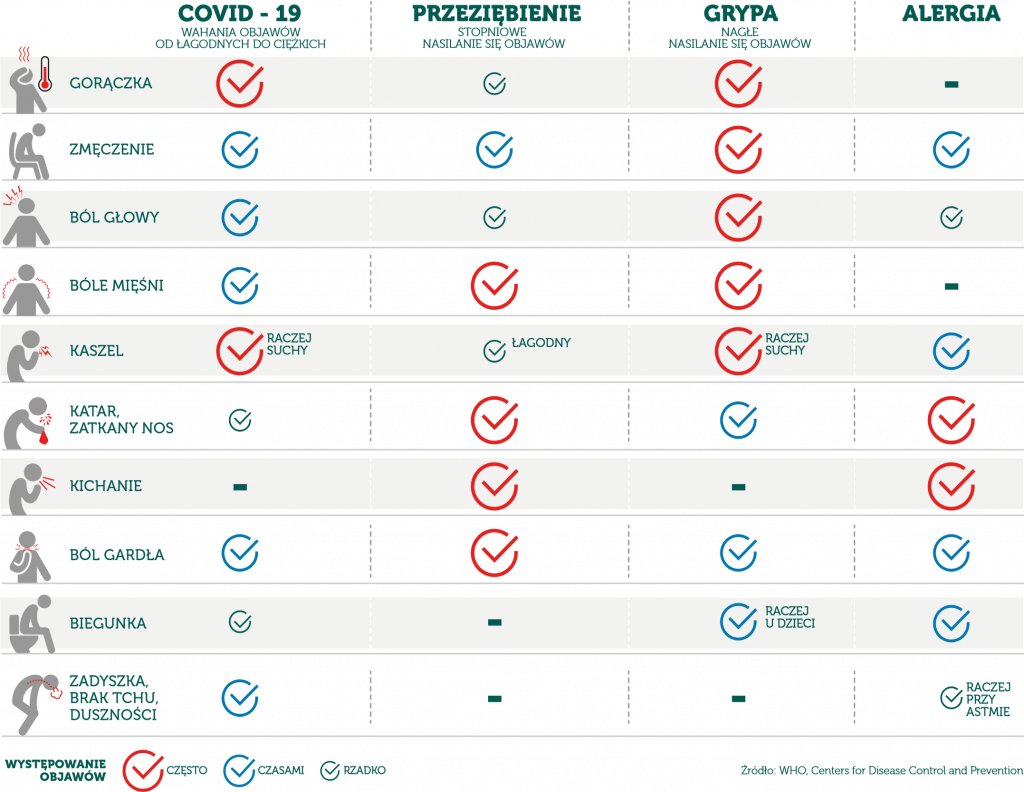


NOP (niepożądany odczyn poszczepienny) – DEFINICJA
Zgodnie z opracowaną przez ekspertów Światowej Organizacji Zdrowia (WHO) definicją niepożądanym odczynem poszczepiennym (NOP) jest każdy medyczny objaw, który jest czasowo związany ze szczepieniem. Niepożądany odczyn poszczepienny to zaburzenie stanu zdrowia, które występuje do 4 tygodni po szczepieniu lub (w przypadku szczepienia przeciwko gruźlicy BCG) do 3 miesięcy po szczepieniu.
Większość ma łagodny przebieg i ustępuje w ciągu kilku dni. Zazwyczaj nie wymagają one interwencji lekarza i szczególnego leczenia. NOP mogą wystąpić po podaniu każdej szczepionki, a do najczęściej stwierdzanych należą:
Powyższe objawy to skutek reakcji układu odpornościowego na podane w szczepionce bakterie i wirusy lub ich fragmenty. Reakcja ta rozpoczyna proces produkcji przeciwciał ochronnych i komórek odpornościowych. Brak tych objawów po szczepieniu nie świadczy jednak o jego nieskuteczności.
Oprócz opisanych częstych NOP niektóre szczepionki mogą (bardzo rzadko) wywoływać charakterystyczne poważniejsze reakcje związane z:
Większość poważnych zdarzeń po szczepieniu nie ma jednak związku z działaniem szczepionki, a zbieżność w czasie jest przypadkowa. Ponadto w przypadku wszystkich obecnie stosowanych szczepionek ryzyko wystąpienia poważnego NOP jest wielokrotnie mniejsze niż ryzyko i konsekwencje wynikające z zachorowania na chorobę zakaźną, przed którą chroni szczepienie. Co więcej, trudno wcześniej przewidzieć, które dzieci nie będą tolerowały szczepionki.
Na poważny NOP wskazują następujące objawy:
Prawidłowo przeprowadzony proces kwalifikacji pacjenta do konkretnego szczepienia, czyli dobrze zebrany wywiad uwzględniający ewentualne przeciwwskazania, kompleksowe badanie przedmiotowe i właściwa technika podania szczepionki, istotnie zmniejszają ryzyko wystąpienia działań niepożądanych. Z drugiej zaś strony należ podkreślić, że informacja o ryzyku wystąpienia potencjalnych NOP powinna być elementem procesu kwalifikacji. Oznacza to, że rodzic powinien być poinformowany o możliwości wystąpienia działań niepożądanych przed podjęciem decyzji o wykonaniu danego szczepienia. Bardzo istotne jest także przygotowanie rodzica do ewentualnego działania; powinien on uzyskać od lekarza informację o dawkowaniu i sposobie podania leków przeciwgorączkowych czy informację o tym, w jakim przypadku powinien bezwzględnie zgłosić się z dzieckiem do lekarza.
Rozpoznawanie i zgłaszanie NOP
Rozpoznawanie i zgłaszanie działań niepożądanych należy do zadań lekarza i nie musi to być ten sam lekarz, który kwalifikował dziecko do podania szczepienia. W praktyce często lekarz dowiaduje się o potencjalnych objawach dopiero w trakcie kolejnej wizyty, czyli po 4-6 tygodniach od podania preparatu. Dotyczy to najczęściej łagodnych NOP, w postaci obrzęku czy zaczerwienienia w miejscu szczepienia lub gorączki. Bardzo ważnym zatem elementem każdej kolejnej wizyty w gabinecie szczepień jest wywiad dotyczący tego, co działo się z pacjentem po podaniu poprzedniej dawki szczepienia. Działania niepożądane bardzo rzadko stanowią przeciwwskazanie do podania kolejnej dawki szczepionki, a jedynym trwałym przeciwwskazaniem jest reakcja anafilaktyczna po podaniu poprzedniej dawki. Najcięższą klinicznie postacią reakcji anafilaktycznej jest wstrząs anafilaktyczny, który jest stanem bezpośredniego zagrożenia życia. W praktyce jest to bardzo rzadkie działanie niepożądane (jeden przypadek na milion dawek), dlatego właśnie z tego powodu szczepienia ochronne musza być wykonywane przy pełnym zapewnieniu pomocy lekarskiej oraz zestawu przeciwwstrząsowego. Większość takich reakcji rozwija się u szczepionego pacjenta w czasie od kilku do 30 minut po podaniu szczepionki i właśnie z tego powodu zaleca się zatrzymać pacjenta przez ten czas w poradni w celu jego obserwacji.
Rozporządzenie Ministra Zdrowia z dnia 21 grudnia 2010 roku ściśle określa kryteria rozpoznawania i zasady zgłaszania NOP. Zgodnie z tym aktem prawnym lekarz, który rozpoznaje lub podejrzewa wystąpienie NOP, ma obowiązek w ciągu następnych 24 godzin zgłosić to na stosowym formularzu (określonym także w owym rozporządzeniu) do Państwowego Powiatowego Inspektora Sanitarnego właściwego dla miejsca wystąpienia danego NOP. Dane zgromadzone w powiatowych i wojewódzkich rejestrach NOP są przechowywane przez 10 lat od daty ich zgłoszenia.

Zakończenie karmienia piersią
Według WHO oraz doradców laktacyjnych nie ma górnej granicy okresu karmienia piersią. Istnieje taki czas, kiedy karmienie piersią nie jest już niezbędne dla dziecka i matki.
To kiedy jest najlepszy moment? Każda z mam zadaje sobie to pytanie. Bywa, że trudno podjąć samodzielną decyzję- kobiety czują podświadomie że czas kończyć . Czasami z matka ma wyrzuty sumienia ponieważ karmienie przestaje sprawiać jej przyjemność, a dziecko wcale nie ma zamiaru z niego zrezygnować.
Czasami jest wrażenie że dziecko się nie najada, a mama ma za mało pokarmu. Najczęściej dotyczy to noworodków lub niemowląt do 12 miesiąca życia. Wtedy najczęściej wprowadza się butelkę z mlekiem modyfikowanym. Z kolei mamy tych maluszków, które niechętnie jedzą stałe pokarmy, zjadają małe porcje lub mają zbyt niską masę ciała, mają tendencję do wydłużania karmienia piersią z obawy o zdrowie i życie dziecka. Boją się, że gdy odstawią pierś, , „dziecko nie będzie już nic jadło”.
Często zdarza się iż mama jest po prostu zmęczona częstotliwością karmień, zwłaszcza jeśli maluszek ma starsze rodzeństwo. Rodzeństwo czasami jest tak absorbujące że kobieta nie jest wstanie spokojnie poświęcić na karmienie tyle czasu ile by chciała. Trudno kobiecie zrelaksować się i odprężyć w trakcie karmienia -gdy wokoło biega i chce zwrócić na siebie uwagę mamy. Maluszek wyczuwa napięcie mamy i broni się przed nim grymasząc, marudząc lub jedząc zbyt łapczywie.
Bywa, że decyzja o zaprzestaniu podawania piersi podyktowana jest zmęczeniem karmieniami nocnymi i wynikającym z nich brakiem snu. Dzieci karmione naturalnie częściej budzą się w nocy. Jeżeli mama jest w domu z dzieckiem, zwykle nie stanowi to problemu. Problem pojawia się gdy kobieta wróciła do pracy i jest niewyspana- często niema kiedy zregenerować sił, przez co jest bardziej drażliwa i niecierpliwa.
Zdarza się również, że to partner, tatą maluszka naciska na odstawienie od piersi. Bardzo często libido kobiety karmiącej jest niskie. Kobiet często mówią że ich piersi są „wyeksponowane”, „nadwrażliwe na dotyk”, „przestymulowanie”, więc unikają zbliżeń z partnerem. Niektóre po prostu wstydzą się swojego wyglądu- przez pokarm w piersiach czują się mało atrakcyjne. Niestety mężczyzna często czuje się odtrącony, odepchnięty. Często otwarcie przyznają swoją frustracją związaną z zaspokojeniem potrzeb seksualnych. Panowie mówią o spadku tolerancji do karmienia piersią, zwłaszcza gdy czas się przedłuża i trwa ono powyżej 2 roku życia malucha.
Niektóre mamy chcą odstawić dziecko od piersi, ale karmią z poczucia winy. Dotyczy to przeważnie kobiet które dużo pracują. Karmienie piersi pozwala im zaspokoić potrzebę bliskości- ich własną i dziecka.
Czasami zdarza się iż mamy mówią o traktowaniu je instrumentalnie. Dotyczy to maluszków powyżej 15 miesiąca życia, które najczęściej same rozpinają koszule i wyciągają sobie pierś. Wiele kobiet czuje wtedy zażenowanie i irytację. Zwłaszcza gdy dziecko nie ma zahamowania, gdzie i kiedy to robi. Doprowadza to często że mama kończy naturalne karmienie „z dnia na dzień”.
Niektóre mamy obawiają się iż żaden inny sposób nie będą mogły uspokoić swojego dziecka. Każdy płacz, frustrację dziecka koją poprzez podawanie piersi. Zdarza się że jeśli maluch tylko w ten sposób radzi sobie z negatywnymi emocjami, po odstawieniu piersi nadal będzie chciał ssać, kiedy tylko poczuje nieprzyjemne napięcie, dyskomfort lub lęk. Wtedy może zacząć ssać kciuk.
Bywają przypadki gdzie karmienie piersią po prostu musi zostać przerwane z przyczyn niezależnych od dziecka i matki czyli przyjmowania leków, choroba, hospitalizacja, konieczność wyjazdu mamy na kilka dni.

Kiedy odstawić dziecko od piersi?
Nie można ustalić sztywnej granicy. Warto zauważyć iż dziecko między 18 a 24 miesiącem życia potrafi samodzielnie jeść i sprawia mu to dużą frajdę. Emocje potrafi ukoić poprzez przytulenie do mamy czy taty. Owszem są dzieci które mają potrzebę ssania po odstawieniu od piersi, nawet między 2 a 3 rokiem życia, domagają się butelki z mlekiem. Nie znaczy to że dzieci będę miały problemy z emocjami przez cały czas. Czekają go trudne chwile, przedszkole, rozstania z mamą. Dziecko musi radzić sobie ze swoją frustracją w inny sposób niż ssanie piersi. Nie które dzieci wykorzystają kciuk, rogi kocyków, poduszek. To pokazuje, jak bardzo próbują samodzielnie sprostać trudnym emocją.
Są dzieci które chcą pić bardzo długo do 4, 5 roku życia, bo mama myśli że dziecko samo dorośnie do tej decyzji. Nie zawsze dziecko wybiera czas kiedy chce odstawić pierś. U dziecka rozwija się świadomość wstydu- może potraktować pierś czy butelkę za coś wstydliwego, chowa się, zasłania oczy. Mamy które karmią tak długo, mówią że czekały aż dziecko samo się odstawi od piersi. Niestety nie zawsze tak się dzieje.
To mama ustala czas odstawienia dziecka od piersi.
Kilka dni wcześniej należy się zastanowić i podjąć decyzję, stopniowego odstawienia karmienia. Które z karmień chcesz jeszcze zostawić, a z którego zrezygnować. Maluszek szybciej się przyzwyczai do nowego rytmu tylko pod warunkiem gdy, będzie czuł zdecydowanie mamy. Trzeba pamiętać by nie podejmować decyzji w danym momencie, kiedy dziecko domaga się piersi. Zachowanie matki musi być dla dziecka całkowicie przewidywalne. Dziecko odczuje zawahanie, niepewność. Maluszek wyczyta to z mowy ciała, z napięcia mięśni, mimiki, wyrazu oczu, oddechu. Matka musi się do tego przygotować, uspokoić myśli i porozmawiać z partnerem – jego wsparcie jest w tym momencie nieocenione. Razem powinni wyznaczyć termin, najlepiej dni wolne, weekend, urlop.
Po pierwsze kobieta powinna zmienić garderobę na taką którego dziecko nie będzie w stanie rozpiąć, podnieść i dostać się do piersi. Będzie „mała wojna” ale nie wolno się ugiąć. Choć dziecko potrafi być niestrudzone, ale konsekwencja i spokój daje rezultaty. To mama ustala granicę, kiedy i gdzie maluszek będzie karmiony.
Pozostawienie dziecka pod opieką taty lub babci na jeden, dwa dni to kolejna metoda, której można spróbować. Ta metoda jest dość trudna ponieważ dzieci do około drugiego roku życia ciężko znoszą rozłąkę z mamą. Trzeba pamiętać że piersi zrobią sią nabrzmiałe i ciężkie i będzie wypływać z nich mleko, trzeba odciągnąć pokarm rękę lub laktatorem, aż do momentu odczucia ulgi i zmniejszenia nabrzmienia.
Trzeci sposób który jest stary jak świat, smarowanie piersi cytryną, czosnkiem lub gencjaną. Metoda ta jest stosowana na najbardziej zdesperowane dzieci powyżej 18 miesiąca życia- na takie, u których nie sprawdza się stopniowe eliminowanie częstości karmień i na które nie działa racjonalne wytłumaczenie podjętej decyzji (słowo nie). Niestety są dzieci na których na metoda nie działa i próbują do skutku.
Pamiętajmy że konsekwencja i spokój w działaniach daje duże rezultaty.



Czym jest alergia pokarmowa?
Alergia pokarmowa to nieprawidłowa reakcja immunologiczna, która pojawia się w krótkim czasie po zjedzeniu nawet śladowej ilości pokarmu wywołującego objawy uczulenia.
Alergię pokarmową może spowodować każdy pokarm, jednak istnieją grupy pokarmów, które najczęściej wywołują nieprawidłową reakcję alergiczną.
Najbardziej popularne alergeny to: mleko, jaja, soja, pszenica, orzechy i skorupiaki.
Alergia pokarmowa u dziecka może pojawić się nawet, gdy nikt z rodziny nie zmaga się z tą dolegliwością. Tu ryzyko wynosi 6-8% w wieku niemowlęcym i 3 do 4% u nastolatków. Jeśli ktoś z rodziny (rodzeństwo rodziców, dziadkowie) ma alergię, to ryzyko jej rozwoju u dziecka wynosi 40%. Natomiast, gdy alergię mają rodzice dziecka to ryzyko jej rozwoju u malucha sięga do 60% i wzrasta do 80%, gdy obydwoje rodziców jest uczulonych na ten sam alergen.
Alergia czy nietolerancja pokarmowa?
Alergia pokarmowa bardzo często jest mylona z nietolerancją na dany pokarm ze względu na podobne objawy. Warto wiedzieć, że jeśli dziecko cierpi na nietolerancję pokarmową, to zjedzenie niewielkiej ilości danego pożywienia nie wywoła u niego charakterystycznych dolegliwości. W przypadku alergii pokarmowej nawet spożycie śladowych ilości może skutkować nieprawidłową reakcją organizmu.
Jak rozpoznać alergię pokarmową u dziecka?
Złotym standardem rozpoznawania alergii pokarmowej jest próba eliminacji i prowokacji. Żadne testy czy badania nie są w tym przypadku w 100% miarodajne. Należy też pamiętać, że każdy test jest badaniem dodatkowym, który sam w sobie nie decyduje o rozpoznaniu. Objawy alergii pokarmowych są bardzo różnorodne. Najczęściej są to dolegliwości skórne: suche, czerwone i swędzące plamy, a także bąble. Powszechnymi objawami są również: wymioty, bóle brzucha, kolki, biegunka (również z krwią i śluzem), duszności i uogólniona pokrzywka łącznie z wstrząsem anafilaktycznym.
Objawy ze strony górnego i dolnego odcinka dróg oddechowych mogą zagrażać życiu dziecka!
Symptomy alergii pokarmowych mogą być również bardzo nietypowe. Do takich objawów należą reakcje alergiczne ze strony ośrodkowego układu nerwowego: niepokój, napady agresji, zaburzenia snu czy krzyki nocne.
Leczenie i łagodzenie alergii pokarmowych wśród dzieci.
Leczenie alergii pokarmowej to przede wszystkim dieta eliminacyjna. Należy jednak wiedzieć, że nie można stosować jej całe życie, ponieważ może wyrządzić więcej szkody niż pożytku.
Dieta eliminacyjna, zwłaszcza jeśli nie ma do niej konkretnych wskazań, może wtórnie pozbawić dziecko tolerancji na dany pokarm!
Długotrwałe diety eliminacyjne mogą być szkodliwe dla dziecka, ponieważ narażają je na niedobory pokarmowe, które skutkują gorszym rozwojem i utrudnionym wzrastaniem. Jeśli dziecko nie ma uczulenia i stwierdzonej alergii pokarmowej, a pomimo to nie przyjmuje danego pokarmu, to w późniejszym okresie życia spożycie nawet jego śladowych ilości może wywołać w najgorszym wypadku wstrząs anafilaktyczny!
Rodzice często mylą alergię pokarmową z nietolerancją na dany pokarm i niesłusznie wprowadzają dietę eliminacyjną.
Zdecydowanie częściej powinno się mówić o nietolerancji pokarmowej niż o alergii. Nietolerancje pokarmowe mogą być reakcją wtórną po ostrych nieżytach żołądkowo-jelitowych i łudząco przypominać objawy alergii. W takich przypadkach zaleca się czasową eliminację niektórych pokarmów, na przykład na 4-6 czy 8 tygodni, by doszło do regeneracji śluzówki przewodu pokarmowego.
Jak prawidłowo wprowadzić dietę eliminacyjną?
Dieta eliminacyjna jest niezbędna na etapie rozpoznawania alergii. Złotym standardem diagnostyki jest próba eliminacji i prowokacji, o czym wspomnieliśmy powyżej. Polega ona na wyeliminowaniu z diety czynnika, który podejrzewa się o wywoływanie reakcji alergicznych na około 2 do 4 tygodni. W tym czasie obserwuje się reakcje organizmu, po czym należy ponownie wprowadzić pokarm i kilkukrotnie powtórzyć próbę w celu upewnienia się, że mamy do czynienia z alergią pokarmową.
Jak prawidłowo rozpoznać alergię pokarmową?
Przypadkowe reakcje organizmu tj. pojedyncze zmiany skórne u dziecka rodzice bardzo często błędnie wiążą z alergią pokarmową. Zmiany łojotokowe mogą pojawiać się niezależnie od czynnika pokarmowego i pojawiać się w różnych okolicznościach.
Pojedyncza zmiana skórna nie jest powodem do obaw.
Dolegliwości wskazujące na alergię pokarmową zwykle okazują się objawem nietolerancji pokarmowej. Okazuje się, że zaledwie 3-5% dzieci rodziców deklarujących alergię ma rzeczywistą alergię pokarmową. Pojedyncze zmiany skórne nie są wskazaniem do rozszerzonej diagnostyki i wprowadzenia diety eliminacyjnej.
Oprócz pojedynczych zmian skórnych poszukujemy również innych objawów charakterystycznych dla alergii pokarmowych.
Dieta przyszłej mamy a alergie pokarmowe u dzieci
Istnieje pogląd, że już w ciąży mama może narazić dziecko na różnego rodzaju alergie, jednak to stwierdzenie nie jest w pełni prawdziwe. Kobiety w ciąży wprowadzają różne ograniczenia w swojej codziennej diecie. Jednak tego typu diety eliminacyjne nie są zalecane, jeśli przyszła mama nie ma zdiagnozowanej alergii pokarmowej.
Nie ma jednoznacznych dowodów, aby ograniczenie spożywania niektórych pokarmów w czasie ciąży zmniejszało ryzyko alergii
u dziecka.
Przed zajściem w ciążę (a najlepiej i kilka lat wstecz) i już w czasie jej trwania warto po prostu odżywiać się zdrowo i dbać o to, aby dieta była dobrze zbilansowana i różnorodna.
Dieta przyszłej mamy powinna być dostosowana do jej indywidualnych potrzeb i alergii pokarmowych, jeśli takie ma zdiagnozowane. Nie może być natomiast ustalana w ten sposób, by zapobiegać ewentualnym alergiom u dziecka.
Karmienie piersią i mleko modyfikowane a alergia pokarmowa.
Zalecenia są takie, aby mama karmiła dziecko piersią, bo to zmniejsza ryzyko wystąpienia chorób alergicznych i zwiększa odporność maluszka, poza tym wpływa pozytywnie na jego cały rozwój.
Jeśli z jakiegoś powodu karmienie piersią jest niemożliwe a w rodzinie występują choroby alergiczne, zaleca się podawanie mieszanki hipoalergicznej, czyli preparatów typu HA (mieszanek mleko zastępczych dla dzieci z alergią) lub hydrolizatu białka mleka krowiego.
Jeżeli dziecko jest całkowicie zdrowe i wywiad rodzinny nie wskazuje na obciążenie chorobami alergicznymi, to mama karmiąca piersią może jeść niemalże wszystko. W pierwszych miesiącach życia dziecka zaleca się jednak rozwagę i rozsądek, a także ograniczenie niektórych produktów chociażby ze względu na możliwość wystąpienia kolek u malucha.
Zanim udamy się do alergologa…
Podejrzewając alergię pokarmową u dziecka warto najpierw odwiedzić pediatrę i/lub dietetyka, którzy mogą przeanalizować i zmodyfikować dietę malucha. Najczęściej popełniane błędy w odżywianiu dzieci w pierwszych 2-3 latach życia to na przykład tzw. biegunka pędraków, która wynika z nadmiaru węglowodanów tj. owoców i soków owocowych w diecie a za malej ilości tłuszczy. Wizytę u dietetyka warto powtórzyć także po konsultacji u lekarza alergologa, by odpowiednio zbilansować dietę dziecka.


Zarażenie koronawirusem zagraża praktycznie każdemu, a środków zapobiegawczych jest niewiele. Przede wszystkim powinniśmy przestrzegać zaleceń dotyczących wzmożonej higieny rąk, ograniczenia kontaktów międzyludzkich czy zasad kwarantanny. Niestety przed koronawirusem ani innymi infekcjami wirusowymi nie uchroni nas żaden suplement lub jeden wyjątkowo bogaty w witaminy produkt, który dołączymy do diety. W takim razie co powinnismy zjadać by zwiększyć naszą odporność i odporność Naszych kochanych pociech bo przecież oni są dla nas najważniejsi.
Większość mechanizmów obrony immunologicznej ulega osłabieniu na skutek złego odżywienia, zwłaszcza w przypadku niedoborów określonych składników, niezbędnych dla prawidłowego funkcjonowania układu odpornościowego, takich jak witaminy A i C, D, żelazo. Ważną rolę w działaniu układu odpornościowego odgrywa też prawidłowe funkcjonowanie jelit.
Mikrobiota, czyli bakterie jelitowe to ważny element zapewniający utrzymanie zdrowia. Odpowiednie kształtowanie się jej składu już od narodzin stanowi istotny czynnik determinujący prawidłowe funkcjonowanie organizmu. Mikrobiota przewodu pokarmowego pełni wiele pożytecznych funkcji, do najważniejszych należą m.in.: stymulacja rozwoju układu immunologicznego, oporność na kolonizację mikroorganizmami patogennymi, udział w przemianach metabolicznych. Skład mikrobioty zależny jest od wielu czynników m.in. sposobu żywienia, uważa się, że dysbioza jelitowa, czyli zaburzenia w składzie mikrobioty, może być jednym z czynników biorących udział w patogenezie szeregu chorób. Ze względu na rolę mikrobioty w kształtowaniu odpowiedzi immunologicznej podejmowane są próby jej modyfikacji we wczesnym okresie życia poprzez stosowanie m.in. probiotyków, prebiotyków i synbiotyków.
Prebiotyki są to z kolei niepodlegające trawieniu składniki żywności, które wybiórczo stymulują rozwój i/lub aktywność jednego albo ograniczonej liczby szczepów bakterii w jelicie grubym, korzystnie wpływając w ten sposób na stan zdrowia człowieka np Źródła prebiotyków to: mleko matki, soja, produkty zawierające inulinę (karczoch, cykoria), nieoczyszczone zboża: owies, pszenica, jęczmień oraz inne.
U dzieci kwasy z grupy omega-3 odgrywają bardzo ważną rolę w prawidłowym rozwoju umysłowym i fizycznym a także wspomagają kształtowanie się odporności. Jeżeli dieta dziecka zawiera dwie lub więcej porcji ryby tygodniowo, to suplementowanie nie jest potrzebne. W przypadku niższej podaży ryb, okresowa suplementacja na wniosek lekarza może być rozważana.
Jednym z produktów zawierających dużo kwasów omega-3 jest tran, czyli olej otrzymywany z ryb lub ssaków morskich. Zawiera on także sporo witaminy A oraz witaminy D, które także wpływają na układ odpornościowy. Problem stanowi jednak jakość tego produktu. Należy pamiętać, że ryby mogą być zanieczyszczone metalami ciężkimi lub zanieczyszczeniami organicznymi. Z tego tytułu istnieje konieczność ograniczania spożywania ryb drapieżnych, zwłaszcza przez tzw. grupy wrażliwe, do których należą dzieci. Do niezalecanych ryb należy rekin, można więc przypuszczać, że tran z rekina również nie będzie wskazany dla najmłodszych konsumentów.
Czosnek jest produktem bardzo bogatym w różnorodne aktywne biologiczne substancje chemiczne. Kluczowym biologicznie aktywnym składnikiem czosnku jest allicyna, odpowiedzialnym za szerokie spektrum działania antybakteryjnego, przeciwwirusowego i przeciwgrzybiczego. Ponadto czosnek zwiększa właściwości obronne organizmu wzmacniając i regulując reakcje komórkowe układu immunologicznego. Ze względu na skład można o nim mówić jako o naturalnym antybiotyku. Nic dziwnego zatem, że co drugi Polak sięga po czosnek w okresie wzmożonej zachorowalności jako środek wspomagający leczenie. Cebula to kolejny produkt składający się ze związków o działaniu przeciwbakteryjnym oraz przeciwgrzybicznym. Zawartym w cebuli substancjom przypisuje się także wpływ na działanie układu odpornościowego.
W Polsce bardzo popularny jest syrop z cebuli. Aż 31% respondentów wybiera ten tradycyjny sposób walki z chorobą. Popularniejszym wyborem było jedynie mleko z miodem. Miód, mimo że zawiera substancje o działaniu przeciwbakteryjnym może również zawierać przetrwalniki bakterii wywołującej botulizm dziecięcy, z tego powodu nie należy wprowadzać miodu do diety dziecka przez ukończeniem 12. m.ż. Warto też pamiętać by nie zalewać miodu gorącą wodą, ponieważ substancje aktywne nie są odporne na wysoką temperaturę. Dodatkowo zarówno miód jak i syrop z cebuli czy syrop z czosnku zawierają dużą ilość cukru, co nie jest wskazane z wielu względów. Po pierwsze, prawidłowe nawyki żywieniowe kształtują się we wczesnym dzieciństwie i nie warto przyzwyczajać maluchów do słodkiego smaku. Ponadto w przypadku infekcji gardła czy kaszlu (gdy zwykle stosuje się syrop z cebuli) spożywany cukier może stanowić świetną pożywkę dla bakterii i efekt może być odwrotny do zamierzonego.
Czosnek i cebulę najlepiej byłoby spożywać w formie surowej, jednak w praktyce nie jest to łatwe. Mleko z czosnkiem również nie stanowi apetycznej propozycji. Pomocne mogą być dania z dużą zawartością rozgniecionego czosnku np. sosu tzatziki na bazie jogurtu naturalnego oraz wszelakie pasty do chleba czy domowe pesto. Surowa cebula może być zbyt dużym wyzwaniem dla delikatnego, małego brzuszka: rozwiązaniem może być solidna porcja szczypiorku, a najlepiej po prostu różnorodna, zdrowa dieta bogata w warzywa i owoce.
Kiszenie lub kwaszenie to jedna z najstarszych metod utrwalania (konserwowania) surowców roślinnych przez zastosowanie fermentacji mlekowej. Obecnie obserwuje się modę na kiszonki i bez trudu można znaleźć przepis na przeróżne kiszone warzywa i owoce: jabłka, buraki, cytryny, rzodkiewki, pomidory czy orientalne kimchi. Proces kiszenia wiąże się z obecnością dobroczynnych bakterii kwasu mlekowego w kiszonkach, znajdują się one także w kwaśnym mleku czy jogurcie. Proces kiszenia zwiększa ilość, dostępność i wchłanialność składników, podnosi też zawartość przeciwutleniaczy.
Niestety niezbędnym elementem przygotowania kiszonek jest a często i cukru, które nie są wskazane w diecie najmłodszych. Podawanie niesolonych i niesłodzonych pokarmów zaleca się nie tylko z powodu długofalowego wpływu na zdrowie dziecka, ale także kształcenia właściwych przyzwyczajeń i preferencji żywieniowych w późniejszym życiu. Jeden duży ogórek kiszony zawiera tyle soli, że sam w sobie zapewnia całodzienne wystarczające spożycie sodu dla dziecka w wieku! Ze względu na swoją wartość odżywczą, zwłaszcza zawartość witaminy C, polifenoli i błonnika kiszonki powinny znaleźć się w jadłospisie malucha, przykładowo około pół szklanki kapusty odpowiada jednej z 5 zalecanych porcji warzyw dla małego dziecka. Warto jednak pamiętać o wyjątkowo wysokiej zawartości sodu w tej grupie produktów, zwłaszcza w ogórkach kiszonych. Lepiej zatem przygotowywać kiszonki samemu, korzystać z przepisów, które zalecają niższy dodatek soli oraz pilnować by jedzenie kiszonek nie zastąpiło świeżych warzyw i owoców.
Mleczne przetwory czyli jogurt naturalny, kefir, maślanka czy zsiadłe/kwaśne mleko powstają w wyniku procesu fermentacji, głownie przez bakterie kwasu mlekowego. Potocznie mówi się o nich naturalne probiotyki. Są one nieodłącznym elementem prawidłowej diety małego dziecka, zaleca się by oprócz 2 szklanek mleka podawać dzieciom codziennie 1 porcję produktów mlecznych- pół szklanki jogurtu, kefiru lub maślanki. Mleko (w tym mleko modyfikowane) i produkty mleczne zawierają łatwo przyswajalne białko, wapń - pierwiastek niezbędny do budowy kości, zębów i prawidłowego przebiegu wielu przemian metabolicznych oraz niektóre witaminy z grupy B. Dodatkowo badania wskazują na pozytywny wpływ regularnego spożycia fermentowanych produktów mlecznych na odporność i zmniejszenie zachorowania na infekc dlatego nie może ich zabraknąć w jadłospisie malucha.
Witamina D ma bardzo szerokie działanie, w tym wpływa na prawidłowe funkcjonowanie układu immunologicznego. Niedobór witaminy D jest przyczyną obniżonej odporności oraz większej skłonności do infekcji, może też wywoływać poczucie ogólnego osłabienia i złego nastroju. Niestety badania pokazują, że w Polsce u 19% niemowląt w wieku 6 miesięcy i u 32% niemowląt w wieku 12 miesięcy stwierdzono niedobory witaminy D we krwi. Jednocześnie dieta aż 94% dzieci w wieku 1-3 lata zawiera zbyt mało tego cennego składnika. Podaż witaminy D z diety dziecka jest z reguły niewystarczająca, stąd konieczność uzupenienia potrzebnej dawki w postaci produktów spożywczych wzbogacanych lub suplementacji – po konsultacji z lekarzem pediatrą lub lekarzem rodzinnym.
Żelazo odgrywa ważną rolę w zwalczaniu bakterii i wirusów przez układ immunologiczny. Mięso jest głównym źródłem żelaza hemowego – bardzo dobrze przyswajalnego przez organizm. Najlepsze źródła żelaza z produktów roślinnych to: kasza jaglana, kasza gryczana, chleb żytni razowy, rośliny strączkowe (soczewica, ciecierzyca, groch, fasola), suszone owoce (figi, morele, rodzynki) i warzywa, takie jak boćwina, burak, groszek zielony, szpinak, jarmuż czy kiełki oraz orzechy i pestki, zwłaszcza nasiona lnu, pestki dyni, nasiona maku, sezam, słonecznik i pistacji. Warto zwracać uwagę, by roślinne źródła żelaza łączyć z produktami bogatymi w witaminę C, bowiem zwiększa ona przyswajalność żelaza. Przyswajaniu żelaza nie służą z kolei słodycze: zbyt duży udział w diecie dzieci cukrów prostych może upośledzać wchłanianie ważnych pierwiastków w tym żelaza.
Dieta ma kluczowe znaczenie dla rozwoju odporności. Oprócz zbilansowanego jadłospisu, dostarczającego dziecku niezbędnych składników odżywczych, ważne są także ruch na świeżym powietrzu, odpowiednia temperatura i wilgotność w pokoju malucha czy zabawy z rówieśnikami. Warto wspierać kształtowanie się układu immunologicznego na wiele sposobów, aby dziecko nie chorowało i z radością mogło poznawać otaczający je świat.
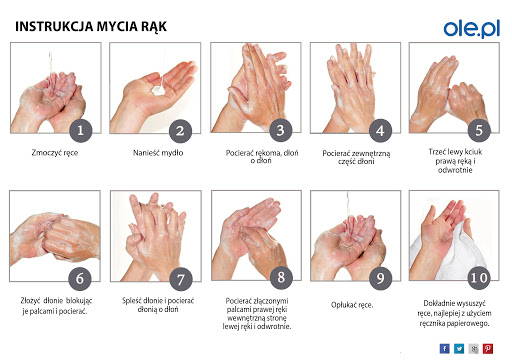
(Opracowano na podstawie danych ECDC oraz WHO) Warszawa, 25.02.2020 r.
W ostatnich kilku dniach na obszarze północnych Włoch (regiony Lombardia, Wenecja Euganejska, Piemont, Emilia Romania,) obserwuje się rosnącą liczbę zakażeń koronawirusem SARS-CoV-2.
Jeśli byłeś w Północnych Włoszech w ciągu ostatnich 14 dni i:
1) zaobserwowałeś u siebie objawy, takie jak: gorączka, kaszel, duszność i problemy z oddychaniem to:
bezzwłocznie, telefonicznie powiadom stację sanitarno-epidemiologiczną
lub zgłoś się bezpośrednio do oddziału zakaźnego lub oddziału obserwacyjno-zakaźnego, gdzie określony zostanie dalszy tryb postępowania medycznego.
2) nie zaobserwowałeś u siebie wyżej wymienionych objawów, to przez kolejne 14 dni kontroluj swój stan zdrowia, czyli codziennie mierz temperaturę ciała oraz zwróć uwagę na występowanie objawów grypopodobnych (złe samopoczucie, bóle mięśniowe, kaszel).
a) Jeżeli po 14 dniach samoobserwacji nie wystąpiły wyżej wymienione objawy, zakończ kontrolę.
b) Jeżeli w ciągu 14 dni samoobserwacji zaobserwujesz wyżej wymienione objawy to:
bezzwłocznie, telefonicznie powiadom stację sanitarno-epidemiologiczną
lub zgłoś się bezpośrednio do oddziału zakaźnego lub oddziału obserwacyjno-zakaźnego, gdzie określony zostanie dalszy tryb postępowania medycznego.
3) miałeś kontakt z osobą chorą lub zakażoną koronawirusem SARS-CoV-2 to bezzwłocznie, telefonicznie powiadom stację sanitarno-epidemiologiczną.
Na chwilę obecną, nie ma uzasadnienia dla podejmowania nadmiernych działań typu kwarantannowanie osób powracających z regionów Północnych Włoch, odmawianie udziału w zajęciach szkolnych oraz zamykanie szkół.
Niezbędne jest także przestrzeganie zasad higieny w tym: częste mycie rąk wodą z mydłem, a jeśli nie ma takiej możliwości, np. podczas podróży, ich dezynfekcja środkiem na bazie alkoholu.
Instrukcja jak poprawnie i skutecznie myć ręce znajduje się poniżej.
Ze względu na obecnie wysoką aktywność grypy sezonowej w krajach Półkuli Północnej należy pamiętać o zaszczepieniu się przeciw grypie sezonowej.
„Oszczędź dziecku ospy”
Państwowy Powiatowy Inspektor Sanitarny w Świdwinie informuje, iż dnia 09.12.2019r. rusza kampania informacyjna pt. „Oszczędź dziecku ospy”, której organizatorem jest Polskie Towarzystwo Higieniczne. Celem kampanii jest zwiększenie świadomości społeczeństwa na temat zagrożenia i sposobów ochrony przed ospą.
Ospa wietrzna jest chorobą zakaźną wywoływaną przez wirusa ospy wietrznej i półpaśca. Wirus ten jest bardzo zakaźny i niemal każdy, kto miał z nim kontakt, zachoruje. Na ospę wietrzną najczęściej chorują dzieci w wieku przedszkolnym i szkolnym, a także młodsze dzieci i dorośli, którzy nie przeszli tej choroby w dzieciństwie. Wirus przenosi się drogą kropelkową oraz z ruchem powietrza na odległość do kilkudziesięciu metrów – stąd nazwa ospa wietrzna.
Najczęstszym powikłaniem jest nadkażenie bakteryjne wykwitów ospowych, często prowadzące do powstawania blizn. Rzadsze, ale bardziej groźne powikłania to: zapalenie płuc, ucha środkowego, mięśnia sercowego, opon mózgowo-rdzeniowych, mózgu, móżdżku. U noworodków i osób z niedoborami odporności choroba może mieć skutek śmiertelny.
Badania naukowe jednoznacznie wskazują, że najbardziej skuteczną metodą profilaktyki chorób zakaźnych, w tym ospy są szczepienia ochronne. Szczepienie przeciwko ospie wietrznej przysługuje bezpłatnie dzieciom przebywającym w żłobkach i klubach dziecięcych, a to właśnie w grupie do 4 r. ż notuje się najwięcej zachorowań.



Gryzienie w żłobkach jest zjawiskiem powszechnym i problematycznym. Jego skutki są bolesne fizycznie i emocjonalnie dla maluchów. Wzbudzają uzasadniony niepokój wśród rodziców. Mam nadzieję, że niniejszy artykuł pomoże Państwu zrozumieć przyczynę gryzienia wśród dzieci i poznać sposoby skutecznego zapobiegania temu zjawisku.
ROZWÓJ EMOCJONALNY DWULATKA
Drugi rok życia to wiek gdzie dziecko zaczyna separować się od rodziców nie tylko fizycznie ale również psychicznie, a stąd już tylko mały krok do odkrycia własnego „ja”. To wiek najczęstszych i najbardziej wygórowanych reakcji emocjonalnych, wyjątkowo nieprzyjemnych i wyczerpujących dla samego dziecka i jego opiekunów. Dziecko łatwo się irytuje, gdyż boleśnie odczuwa dysproporcję między swoimi pragnieniami, a możliwościami i środkami wyrazu. Jego kontrola nad sposobem wyrażania emocji jest ograniczona. Panowanie dziecka nad emocjami ma najpierw charakter zewnętrzny. To rodzic reguluje emocje dziecka przez nazywanie tego co czuje, uspokajanie dziecka i bezpośrednie interweniowanie w doświadczane przez nie emocje, modelowanie i wzmacnianie pozytywnej ekspresji. Jeśli na przykład frustracja dziecka przeradza się w złość, a złość w zachowanie agresywne, powinniśmy wkraczać do akcji jak najszybciej, nie czekając na eskalację awantury. Wraz z rozwojem mowy u dziecka poszerza się jego repertuar wyrażania emocji, może dać upust swojej frustracji czy zaprotestować przy użyciu słów, a nie gestów. Zanim to jednak nastąpi, ogromna większość dzieci musi przejść nieprzyjemny etap „rękoczynów”. Dwulatek posuwa się do nich nie dlatego, że jest z natury złośnikiem czy wandalem, tylko po prostu z powodu ubóstwa innych środków rozładowania napięcia emocjonalnego. Gryzienie jest zupełnie naturalne w przypadku maluchów.
PRZYCZYNY GRYZIENIA
Gryzienie może spełniać funkcję komunikowania się z otoczeniem, rozładowuje napięcie emocjonalne i pomaga osiągnąć cel. W większości przypadków intencją dziecka nie jest zrobienie komuś krzywdy.
Do najczęstszych przyczyn gryzienia należą:
1.Gryzienie z powodu frustracji: Dziecko nie jest w stanie poradzić sobie z zaistniałą sytuacją, nie potrafi nazwać tego co czuje. Kiedy doświadcza złości, gniewu i strachu nie wie jak się zachować żeby zredukować napięcie. Przebywanie w silnie stymulującym środowisku i trudność w radzeniu sobie z napływającymi bodźcami może być źródłem frustracji dziecka. Przez gryzienie próbuje powiedzieć opiekunowi, że czuje się nieszczęśliwe i w ten sposób rozładować napięcie.
2.Kontrola sytuacji: Gryzienie okazuje się skutecznym sposobem na odebranie innemu dziecku upatrzonej zabawki. Pomaga wygrać kłótnie i postawić na swoim. Daje to dziecku poczucie kontroli nad otoczeniem.
3. Modelowanie: Dziecko uczy się przez obserwowanie i naśladowanie dorosłych. Jeśli dziecko widzi, że ludzie wokół niego nie okazują sobie szacunku i miłości, są agresywni i wrodzy, wtedy powtarza takie zachowania w środowisku rówieśników. Ważne jest, żeby opiekunowie w zdrowy i konstruktywny sposób wyrażali swoje emocje. Wtedy dziecko przez modelowanie przyswaja ważne umiejętności regulowania emocji.
4.Naśladownictwo: Dzieci uczą się również od swoich rówieśników. Obserwując dziecko, które gryzie, zaczynają eksperymentować z takim zachowaniem.
5.Niewykształcona empatia: Dwulatek nie potrafi jeszcze poczuć tego co czuje drugi człowiek, nie wie ze sprawia to ból.
6.Odzwierciedlanie: Jeśli dziecko doświadcza różnych form agresji (bicie, klapsy, szturchanie, potrząsanie) uczy się takiego sposobu reagowania i odzwierciedla je w sytuacjach konfliktowych.
JAK ŻŁOBEK RADZI SOBIE Z TAKIMI ZACHOWANIAMI?
Przez natychmiastową interwencję i reakcję (przytrzymujemy dziecko za rękę, otaczamy je rękami) powstrzymujemy dziecko przed ugryzieniem rówieśnika.
Dajemy jasny, stanowczy i krótki komunikat. Masz zakaz gryzienia, np. Kasi jest smutno gdy ją gryziesz, zobacz, ona płacze.
Podpowiadamy dziecku jak może się zachować zamiast gryzienia np. Poproś Kasię jeśli chcesz tę zabawkę lub nazywamy emocje dziecka np. Widzę że się złościsz. Możesz ścisnąć mocno misia gdy się złościsz.
Obdarzamy uwagą i troską dziecko ugryzione. Nie nagradzamy uwagą dziecka, które gryzie, gdyż jest to forma nagrody i może wzmocnić takie zachowanie.
Jeśli Twoje dziecko zaczyna gryźć, spróbuj ustalić powód tego zachowania. Znając przyczynę łatwiej będzie zapobiec takim zachowaniom w przyszłości. Pracuj nad sobą, nazywaj swoje uczucia i uczucia dziecka. Wyrażaj emocje w sposób zdrowy i aprobowany społecznie. Otaczaj dziecko pozytywną uwagą.


Zalecenia dotyczące karmienia
Między piątym a dziesiątym miesiącem życia należy wybierać karmienie twarzą w twarz, tak by dziekco mogło czerpać radość z kontaktu w czasie jedzenia.
Trzeba pozwolić dziekcu wypluwać jedzenie. Jest to częsta reakcja na nowy produkt. Nie można z niego zrezygnować. Po kilku dniach można ponownie spróbować go podać.
Jeżeli dziecko po kilku łyżeczkach lub kęsach odwraca głowę, ale nie ujawnia oznak stresu (irytacji, pobudzenia czy płaczy) nie oznacza to że jest już najedzone. Nie wyjmujmy go w tedy z fotelika. Należy poczekać chwilę i ponownie spróbować je nakarmić. Dziecko próbuje w ten sposób aktywnie wpłynąć na tępo karmienia.
Pozwólmy dziecku dotykać jedzenie. Podajmy dziecku swoją miseczkę z niewielką ilością pokarmu, aby nie mogło go wylać, ale dotknąć rączkami, rozmazać po blacie lub wkładać do ust. To ważne czynności wspierające i przygotywujące je do samodzielnego jedzenia oraz dające mu mozliwość doświadczania smaków, zapachów i konsystencji. Dzieci chętniej spróbują nowych produktów, jeżeli same włożą je do buzi.
Łyżeczka dla malucha, podaj mu ją by mógł mieć ją w ręce, napoczątku nie będzie służyć mu do jedzenia ale skupia uwagę na czynności jedzenia.
Nie zabawiajmy dzieci, ale pozwólmy bawić się jedzeniem. Należy podawać małe ilości, np po dwie kluszeczki lub kuleczkę ziemniaka. Jeśli dziecko dostanie odrzu cały posiłek może szybko się znudzić.
Około 9 miesiąca podawać można do rączki chrupki i biszkopty.
Nie podkarmiamy dziecka pomiędzy posiłkami, bo to zaburzy odczuwanie głodu.
Około 10 miesiąca życia można spróbować sadzać dziecko na swoich kolanach lub obok siebie w foteliku i siadać z nim do wspólnego posiłku. Kiedy głodny maluch widzi jak jedzą domowniki oraz jak mama sięga po jedzenie i je z apetytem, sam będzie się domagał nowych potraw z talerza dorosłych. Wykożystajmy naturalną w tym wieku ciekawość poznawczą i chęć wkładania wszystkiego do buzi.
Należy schować jedzenie i słodycze, tak by dziecko nie miało dostępu pomiędzy karmieniami.
Słodkie napoje i słodycze podawaj juz po posiłku w formie deseru. Po między posiłkami dajemy wode.
Najlepiej wkłądać dziecko do fotelika w ostatnim momęcie, gdy posiłek jest już gotowy.
Pamiętajmy by w pomieszczeniu gdzie dziecko jest karmione nie było bodźców rozpraszających – telewizor, głośna muzyka, intensywnych zapachów.
Skupmy się na " tu i teraz". To dobra okazja by być z dzieckiem i dzielenia rodości. To tylko 15-20 minut.
Nie karmy dzieci dłużej niż 20-30 minut.
Zamiast karać dziecko za wyrzucenie łyżeczki np. Mówiąc "no no" lub "nie wolno" można użyć słów " Ooo nie ma łyżeczki gdzie się schowała". Dziecko jest ciekawe reakcji dorosłych na swoje zachowanie, dlatego tak ochoczo je powtarza.
Nadmiar stymulacji dotyczy rownież jedzenia. Nie dawajmy dziecku w jednym posiłku zbyt rozmaiconych i rozmaitych potraw w krótkim czasie.
Zaczynajmy posiłek od łyżeczki i pozwólmy, by dziecko zjadło taką porcję na jaką ma ochotę, a dopiero później dokarmy piersią lub butelką – jeżeli dziecko zje za mało.
Unikajmy wkładania do ust dziecka zbyt dużej ilości jedzenia, bo trudno mu będzie sobie z nim poradzić i może większość wypluć.
Przygotujmy dziecko do posiłku, nazywając co robi np. Słowami "am am", " mniam mniam", wkładając go do fotelika. W końcu sam będzie sygnalizował gdy jest głodny tymi słowami.
Dzieci wrażliwe potrzebują wiecej czasu na oswojenie z nowymi smakami. Bądzmy konsekwentni, ale podążajmy za tempem dziecka.


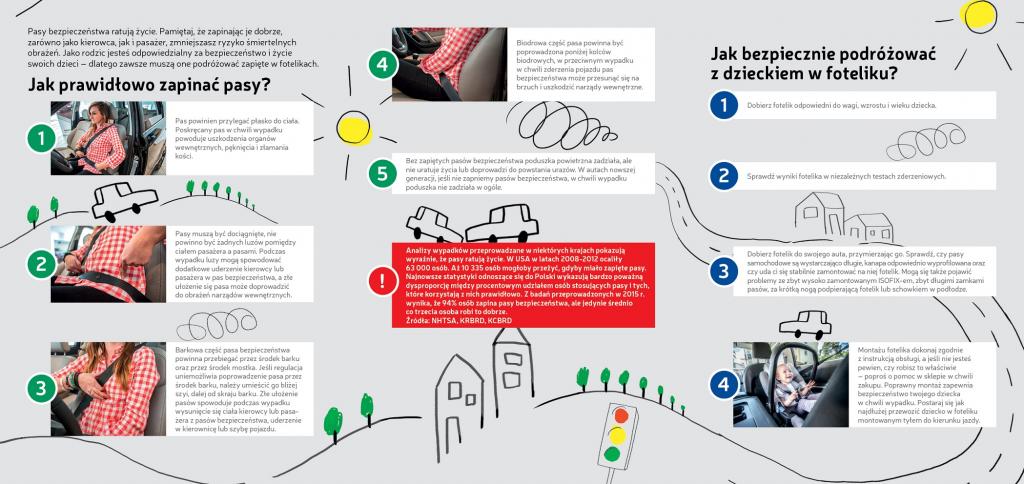
Bezpieczna podóż z dzieckiem
Dziecko zawsze powinno być przewożone w fotelikach jeżdżąc autem. Należy zawsze dbać o prawidłowe zapięcie pasów w fotekach. Małych dzieci nie wolno przewozić w samochodzie bez fotelików lub w niezapiętych pasach czy na kolanach za kierownicą nawet jeżeli trasa jest bardzo krótka. Grozi to utratą zdrowia lub życia dziecka, pasażera lub kierowcy.
Wystarczy tylko chwila, aby stracić tych, których kochamy najbardziej!

Porady pielęgniarki
Pielęgniarka pracująca w żłobku ma obowiązek czuwać nad zdrowiem dzieci przebywających w placówce. Troszczy się o profilaktykę prozdrowotną oraz dobre nawyki higieniczne. Szczególnie pilnie kontroluje przestrzeganie w placówce wszelkich zasad i procedur związanych z utrzymywanie standardów czystości i dbałości o bezpieczne warunki pobytu dzieci. W przypadku nagłego zachorowania pielęgniarka w pierwszej kolejności kontaktuje się z rodzicami, przekazując wszelkie niezbędne informacje oraz dbając o dziecko do przyjazdu i przekazaniu dziecka rodzicom.
W żłobku z uwagi na organizacyjne możliwości, kierujemy się dobrem grupy dzieci. Z tego właśnie względu nie przyjmujemy do placówki dzieci z objawami infekcji i chorób wykluczających dziecko z przebywania w grupie rówieśniczej. Dobrostan ogółu dzieci jest dla nas w takiej sytuacji wartością nadrzędną. Prosimy również o informację zwrotną w sytuacji zdiagnozowania u dziecka choroby, która z uwagi na drogę przenoszenia może stanowić zagrożenie dla innych dzieci. Daje nam to możliwość informacji profilaktycznych, które w sposób znaczący wpływają na ograniczenie zachorowania u pozostałych podopiecznych. Nie podajemy leków. W razie potrzeby prosimy o dostarczenie kremów, maści do pielęgnacji skóry. Prosimy również o nie zakładanie biżuterii swoim pociechom, wszystkie kolczyki będą ściągane oddawane w ręce rodziców a uszy dezynfekowane.
W przypadku gdy dziecko pije mleko modyfikowane w godzinach południowych prosimy o dostarczenie w małych pojemnikach wyliczonych miarek na ilość wody, podpisane wraz z butelką.
Wszelkie informacje na temat złego samopoczucia dziecka lub innych incydentów zdrowotnych, które miały miejsce w czasie ostatnich 24 godzin, obowiązkowo muszą być przekazane opiekunkom. Szczere relacje pomiędzy personelem a rodzicami są podstawą do budowania bezpieczeństwa dziecka w placówce.
Prosimy również o dokładne i przemyślane wypełnienie ankiety o stanie zdrowia oraz stosowanych diet (wymagane zaświadczenia od lekarza) dziecka podczas zapisu dziecka do placówki. Informacje tam przekazane będą ważnym elementem tworzenia kompleksowej opieki nad Waszą pociechą. Jednocześnie informujemy, że informacje przekazane nam na temat stanu zdrowia dziecka traktujemy jako poufne i służą nam jedynie do użytku wewnętrznego tak, aby opieka nad dzieckiem była zorganizowana w sposób bezpieczny i kompleksowy.


Pierwsza pomoc: zapowietrzenie się dzieci.
Jak udzielic pomocy w przypadku bezdechu afektywnego!
Jedną z sytuacji, w których liczy się wyjątkowo szybka reakcja opiekuna i wiedza na temat udzielenia pierwszej pomocy jest bezdech afektywny. Rodzicom, opiekunom i nauczycielom znany jest jako tzw. zapowietrzenie się dziecka. Czym grozi bezdech? Jak reagować?
Bezdech afektywny to napad bezdechu związany z silnymi emocami, złością lub histerią u dziecka. Może być związane nie tylko ze złością ale także z lękiem lub bólem. Odróżniamy dwa bezdechy: siny i blady. Sam bezdech jest definiowany jako brak przepływu powietrza w drogach oddechowych. Jest to więc groźna sytuacja.
Objawy bezdechu:
x gwałtowny płacz, który z czasem staje się bezgłośny,
x bladość lub sinienie skóry- dziecko robi się czerwone,
x czasem utrata świadomości lub drgawki - w tym przypadku omdlenie nie zagraża życiu dziecka. To reakcja obronna na bezdech - pozwala przywrócić naturalny rytm oddechu.
x najczęściej wystepuje u dzieci od 6-24 miesiąca życia ustępuje w wieku 5-6 r.ż
Sposoby na walkę z bezdechem:
x pod żadnym pozorem nie potrząsać dzieckiem,
x dmuchamy dziecku w twarz,
x wyprowadzamy dziecko na powietrze,
x możemy delikatnie prysnąć wodą w twarz,
x pamiętajmy o resustytacji, jeśli jest taka potrzeba dziecko nie oddycha zacznij "sztuczne oddychanie" . Pamiętajmy o wezwaniu karetki (nr 998 lub 112)
W nagłej sytuacji nie zapomnij również:
x nie paminkować,
x odwracać uwagę, gdy widzisz, że sytuacja robi się opanowana,

PAMIETAJMY
GDY NASZE DZIECKO MA:
GORĄCZKĘ- ZOSTAŃ Z NIM W DOMU
SILNY KASZEL- ZOSTAŃ Z NIM W DOMU
BIEGUNKĘ- ZOSTAŃ Z NIM W DOMU
BÓL BRZUCHA - ZOSTAŃ Z NIM W DOMU
BÓL GARDŁA - ZOSTAŃ Z NIM W DOMU
WYSYPKĘ NA CIELE I TWARZY - ZOSTAŃ Z NIM W DOMU
BÓL UCHA - ZOSTAŃ Z NIM W DOMU
ROPĘ W OCZKACH - ZOSTAŃ Z NIM W DOMU
PAMIĘTAJMY ŻE SĄ TO MAŁE DZIECI. W DOMU JEST IM NAJLEPIEJ.

DLA RODZICÓW
Pielęgniarka pracująca w żłobku ma obowiązek czuwać nad zdrowiem dzieci przebywających w placówce. Troszczy się o profilaktykę prozdrowotną oraz dobre nawyki higieniczne. Szczególnie pilnie kontroluje przestrzeganie w placówce wszelkich zasad i procedur związanych zutrzymaniem standardów czystości i dbałości o bezpieczne warunki pobytu dzieci. W przypadku nagłego zachorowania pielęgniarka w pierwszej kolejniości kontaktuje się z rodzicami, przekazując wszelkie niezbędne informacje oraz dbajac o dziecko do przyjazdu i przekazania dziecka rodzicom.
W żłobku z uwagi na organizacyjne możliwości, kierujemy się dobrem grupy dzieci. Z tego właśnie względu nie przyjmujemy do placówki dzieci z objawami infekcji i chorób wykluczających dziecko z przebywania w grupie rówieśniczej. Dobrostan ogółu dzieci jest dla nas w tekiej sytuacjiwartością nadrzędną. Proszę rówież o informację zwrotną w sytuacji zdiagnozowania u dziecka choroby, która z uwagi na drogę przenoszenia może stanowić zagrożenia dla innych dzieci. Daje nam to mozliwość informacji profilaktycznych, które w sposób znaczący wpływają na ograniczenie zachorowania u pozostałych podopiecznych.